Leishmaniose cutânea pode ser agravada pela coinfecção de vírus e bactérias
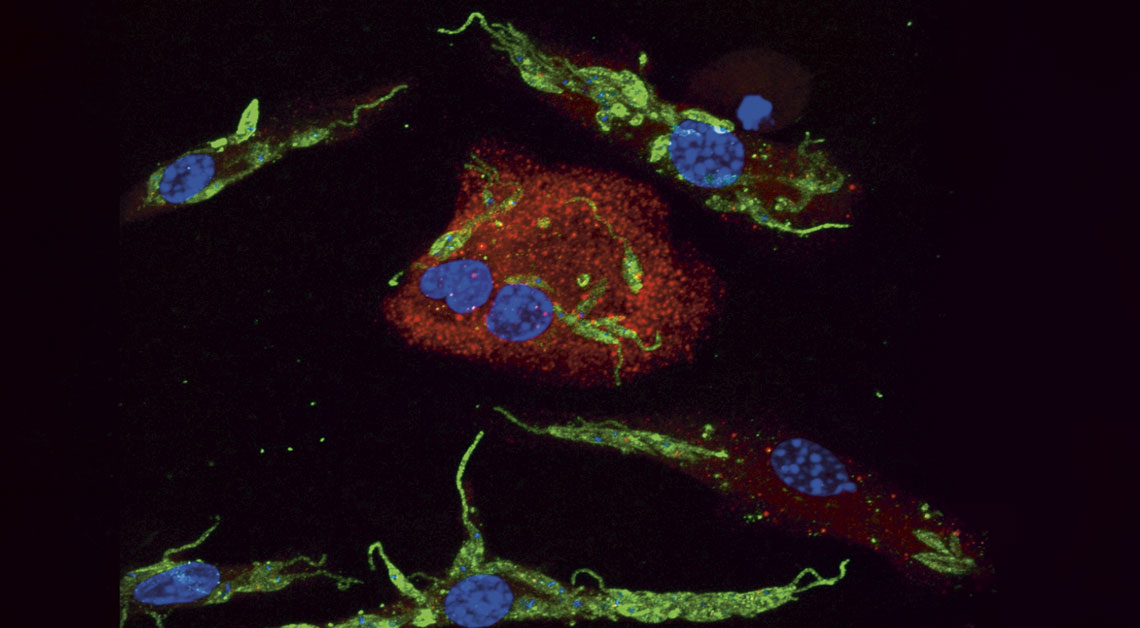
Keyla Sá / FMRP-USP
Infecções por vírus e bactérias podem tornar mais severas as lesões de pele e nas mucosas ocasionadas pela leishmaniose cutânea, doença causada por protozoário (parasita com apenas uma célula) do gênero Leishmania. A presença desses patógenos no organismo aumentaria o nível da inflamação provocada pelo parasita e tornaria mais difícil seu controle pelo sistema imunológico do paciente.
Estudos coordenados por pesquisadores brasileiros em anos recentes apontam nessa direção e tentam entender os mecanismos usados pelo protozoário para se proliferar no corpo humano e desenvolver lesões que, se não tratadas, podem deixar os doentes desfigurados.
Segundo o Ministério da Saúde, houve 12 mortes associadas à leishmaniose cutânea e cerca de 13 mil casos confirmados da doença no país em 2022. Mais de 70% das ocorrências foram registradas nas regiões Norte e Nordeste. A leishmaniose cutânea é transmitida ao ser humano pela picada das fêmeas de mosquitos flebotomíneos infectadas pelo protozoário.
Em artigos publicados em 2019 e 2023 na revista Science Translational Medicine, a imunologista brasileira Camila Farias Amorim, da Universidade da Pensilvânia, nos Estados Unidos, mostrou que, na tentativa de se defenderem do parasita, as próprias células imunes dos pacientes produzem quantidades exageradas de uma citocina, a interleucina-1 beta (IL-1β). Essa reação aumenta a ulceração da pele e atrasa o processo de cura. Citosinas são pequenas proteínas que atuam no controle do crescimento e da atividade de outras células do sistema imunológico e do sangue. Foram analisadas feridas de pacientes da vila de Corte de Pedra, no município baiano de Presidente Tancredo Neves.
Nesses trabalhos, Amorim também relatou ter encontrado colônias de Staphylococcus aureus na maioria das lesões amostradas. Presente comumente na pele, na qual causa infecções, essa bactéria se aproveita das feridas causadas pela leishmaniose para se multiplicar, induz a produção exagerada da IL-1β e retarda ainda mais o processo de cura.
“Existem drogas aprovadas nos Estados Unidos que bloqueiam a ação da IL-1β em doenças autoinflamatórias, como alguns tipos de artrite e gota”, diz a imunologista. “Poderíamos testá-las em pacientes, além de adotar terapias antibacterianas ao lado do tratamento antiparasitário.”
Para o médico Fernando Tobias Silveira, do Instituto Evandro Chagas, de Belém, trabalhos científicos sobre o papel de bactérias na gravidade das infecções pelo parasita reforçam uma prática que adota em seu consultório. “Sempre receito duas séries de medicação antiparasitária injetável de antimônio pentavalente e distribuo um medicamento tópico, uma associação de dois antibióticos, neomicina e bacitracina, para ajudar na cicatrização das feridas”, conta Silveira, que há mais de 40 anos se dedica ao tratamento de pacientes com leishmaniose.
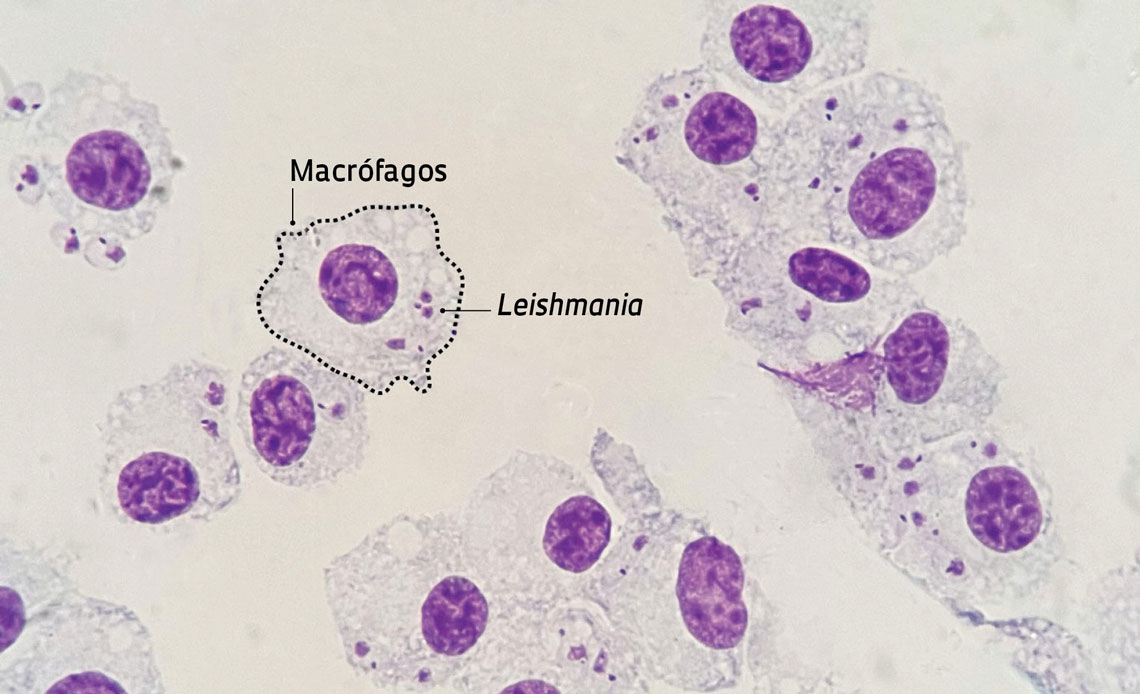
Camila Farias Amorim / Universidade da Pensilvânia Imagem de microscopia eletrônica mostra macrófagos, um tipo de célula de defesa, infectados por parasitas do gênero LeishmaniaCamila Farias Amorim / Universidade da Pensilvânia
Trata-se do Leishmania RNA Virus-1 (LRV-1). Em análises de laboratório, amostras da espécie Leishmania guyanensis, endêmica no Norte do Brasil, apresentaram maior possibilidade de causar casos graves da doença cutânea quando contaminadas pelo LRV-1. O risco mais elevado se deveu à inibição da caspase-11, uma das enzimas envolvidas na regulação das respostas ativadas pelo inflamassoma.
“A ativação do processo inflamatório no hospedeiro é uma faca de dois gumes. Em muitos casos, ela controla a infecção e mata o parasita, como nos pacientes assintomáticos”, explica Zamboni. “Em alguns pacientes, com alguma condição que ainda não conhecemos totalmente, a inflamação piora o quadro clínico e leva ao desenvolvimento de lesões mais graves.”
Nas últimas duas décadas, vários estudos vêm demonstrando que não é apenas a carga do protozoário que influencia a gravidade da doença, mas também a forma como o organismo lida com o parasita. Em uma infecção, os macrófagos do sistema imunológico englobam o parasita e, caso este sobreviva à investida, inicia-se o processo de piroptose. Nele, o macrófago “se suicida” de forma explosiva, rompendo-se e liberando moléculas inflamatórias que vão iniciar uma nova fase na batalha imunológica.
Mas, na leishmaniose cutânea, esse mecanismo nem sempre segue o roteiro esperado. Em artigo publicado em fevereiro do ano passado na revista Nature Communications, a equipe de Zamboni apresentou evidências de que parasitas do gênero Leishmania são capazes de modular a resposta das células de defesa, retardar a morte dos macrofágos e continuar se multiplicando por um longo período em seu hospedeiro.
Em macrófagos humanos e camundongos em laboratório, os pesquisadores mostraram que Leishmania pode fazer com que uma proteína importante para o processo de piroptose dos macrófagos, a gasdermina-D, adquira uma forma estrutural diferente. A alteração recebe o nome técnico de clivagem alternativa da gasdermina-D, inativa parcialmente a proteína e impede que ela exerça suas funções inflamatórias de forma adequada.
Os macrófagos até liberam uma certa dosagem de citocinas inflamatórias, mas não o suficiente para provocar sua morte por piroptose, etapa essencial da resposta imunológica. Quando isso ocorre, os protozoários conseguem se multiplicar a ponto de romper de vez a membrana plasmática das células de defesa. Eles se dispersam pelo organismo em busca de mais macrófagos para infectarem e ludibriarem.
Seguidas derrotas dos macrófagos contribuem para que o sistema imunológico entre em parafuso, promovendo ataques a células saudáveis e uma inflamação descontrolada. “A modulação da função dos macrófagos pode fazer com que Leishmania se mantenha em mamíferos por anos, algumas vezes por toda a vida do indivíduo infectado”, comenta o pesquisador da FMRP-USP.
Este texto foi originalmente publicado por Pesquisa FAPESP de acordo com a licença Creative Commons CC-BY-NC-ND. Leia o original aqui.



Sem comentários: